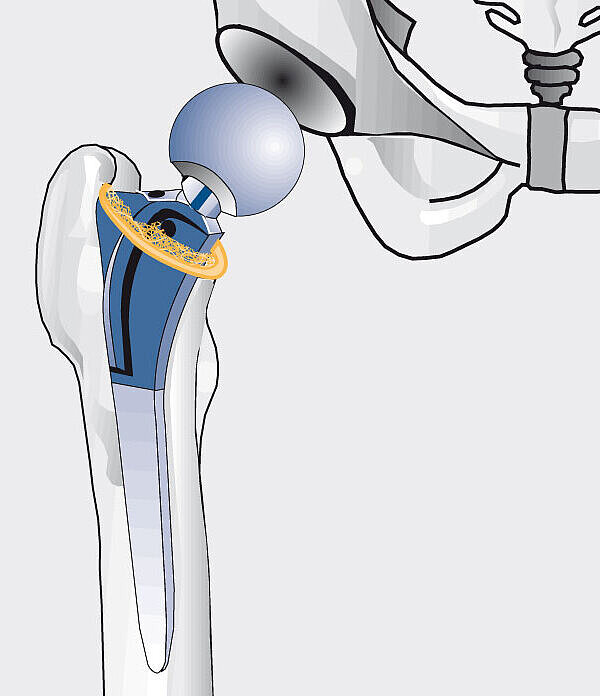
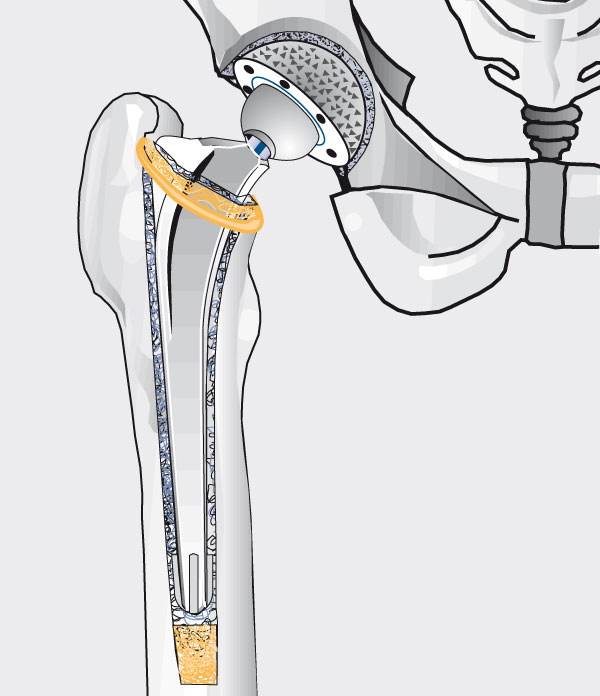
Gründe für den Hüftgelenkersatz
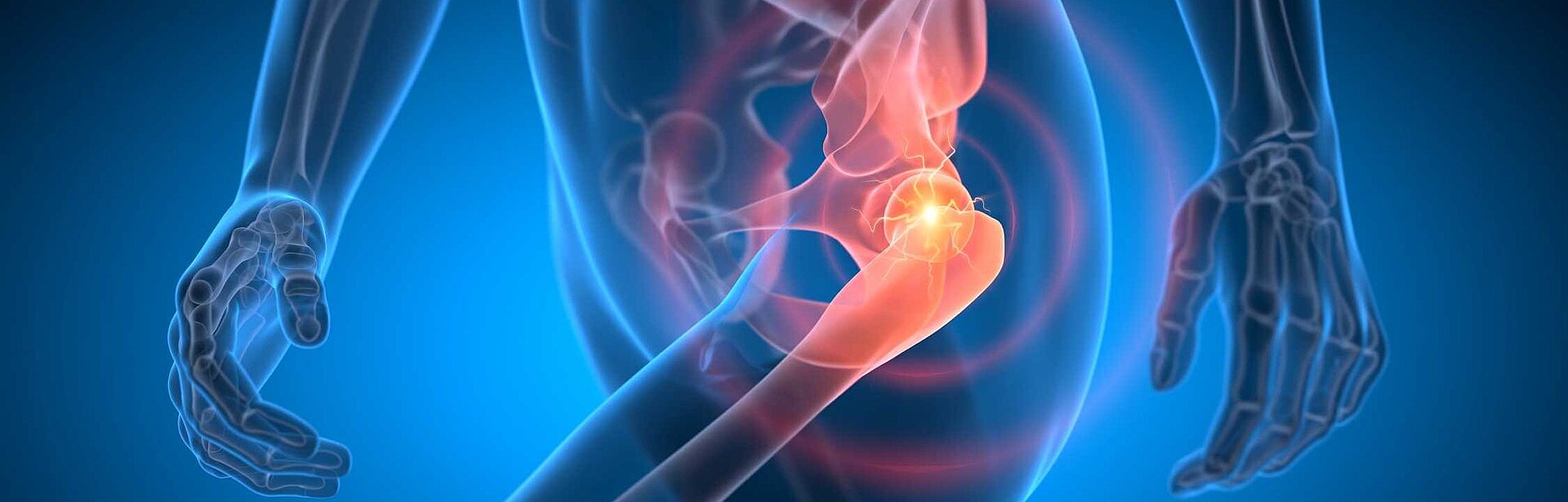
Mit über 200.000 Implantationen in Deutschland pro Jahr zählt der Hüftgelenkersatz zu einem der 20 häufigsten operativen Eingriffe, so dass aus heutiger Sicht von einem Standardverfahren gesprochen werden kann. In der Regel sind es folgende Gründe für einen Hüftgelenkersatz:
- Die Abnutzung der Knorpelschicht – die Arthrose – ist mit Abstand die am häufigsten vorkommende Erkrankungserscheinung. Dabei kommt es zum Abbau der Knorpelschicht. Die Arthrose ist eher als schleichender Prozess über einen längeren Zeitraum innerhalb unseres Lebens zu sehen. In letzter Konsequenz kommt es zum direkten knöchernen Kontakt („wie auf Felgen fahren“) zwischen Hüftpfanne und Schenkelhalskopf mit Schmerzen beim Gehen wie auch im Ruhezustand.
- Im Gegensatz zu Arthrose kommt es bei der Hüftkopfnekrose zu einem „Absterben“ des Knochens und somit zur Schädigung des Hüftgelenkes. Auch dies führt zu den typischen Hüftschmerzen. Die Hüftkopfnekrose kann ganz plötzlich ohne Ursache auftreten und sich schnell verschlechtern oder aber auch Spätfolge eines früheren Knochenbruches sein.
- Die Hüftdysplasie, eine angeborene Gelenkfehlstellung, lässt den Hüftkopf nicht rund in der Hüftpfanne gleiten. Eine einseitige Abnutzung der Knorpelschicht, meist schon in jüngeren Jahren, ist die Folge.
- Der Oberschenkelhalsbruch als Folge eines Sturzes oder eines Unfallereignisses kann ebenso zu einem Gelenkersatz führen. Gerade mit zunehmendem Alter verlieren die Knochen an Festigkeit, so dass Knochenbrüche eher auftreten.